Complete Remission to Radical Radiotherapy with Chemotherapy on Rare Plasmacytoid Urothelial Carcinoma of Bladder: A Case Report
-
-
0 引言
浆细胞样尿路上皮癌(plasmacytoid uroepithelial carcinoma, PUC)是一种罕见的侵袭性膀胱癌,占尿路上皮癌的2.3%~3.1%[1]。由于PUC病例数量少,尚未建立标准治疗方案。目前临床推荐根治性手术切除,部分专家也尝试了辅助化疗、免疫治疗或靶向治疗[2-4]。目前,报告的病例不超过300例,其中大部分是单个病例报告。在此,我们报告1例经放疗联合化疗获得临床完全缓解的浆细胞样尿路上皮癌患者的诊疗过程,以期更好地了解该病的临床病理特点。
1 病例资料
患者,男,59岁,主因无痛性血尿1年于2017年12月12日入院。就诊前1年患者无明显诱因出现无痛性血尿,偶有血块,无腰痛,无头晕、头痛,无低热、盗汗不适。入院时查体:体温36.5℃,心率104次/分钟,呼吸20次/分钟,血压100/56 mmHg,体力状态评分1分。贫血面容,神志清楚,查体合作。全身浅表淋巴结未触及肿大,胸廓无畸形,两侧对称,呼吸动度两侧一致,肋间隙无增宽或变窄。腹平软,全腹部无明显压痛及反跳痛。
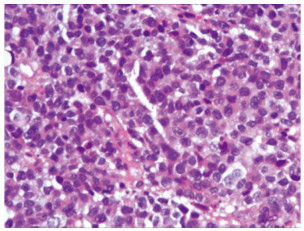
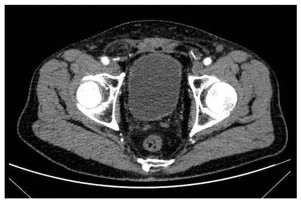
入院后进行相关的实验室检查,血常规提示血红蛋白为82 g/L。肝功能、肾功能、电解质、凝血相关指标、CEA、CA19-9、细胞角蛋白正常。下腹部CT扫描显示膀胱后壁弥漫性增厚,周围组织边界不清,见图 1。CT扫描还显示左侧输尿管积液,左侧肾盂扩张和左侧肾周积液,未发现明显的淋巴结肿大或远处转移。膀胱镜活检病理提示:(膀胱)高级别浸润性浆细胞样尿路上皮癌,HE染色见图 2。免疫组织化学:CK(+),P40(+),P63(+),CK高(+),CK7(+),CK8/18(+),CK20(+),CD138(+),CD38(-),CD56(-),CK5/6(-),EMA(-),Desmin(-),Vimentin(-),Syn(-),CgA(-),LCA(-),MUM-1(-),Ki-67(+,约80%)。
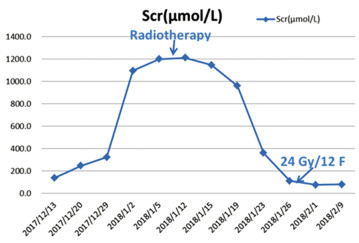
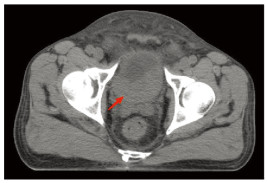
2017年12月20日患者血清肌酐开始升高,随后病情迅速进展,并发肾积水、梗阻性肾功能衰竭及尿路感染,通过输血、抗感染及血液透析治疗后缓解。考虑到生活质量,患者拒绝膀胱根治性手术切除。2018年1月9日开始实施放射治疗。放疗计划:GTV1(瘤床):64 Gy/32 Fr,CTV1(膀胱外放2 cm):54 Gy/27 Fr,CTV2(淋巴结引流区):50 Gy/25 Fr。当照射剂量达到24 Gy/12 Fr时,患者的血清肌酐恢复正常。血清肌酐(Scr)的变化趋势见图 3。患者在2018年2月21日结束放疗,此时腹部MRI检查提示膀胱内仍有残留肿瘤。2018年3月9日开始行吉西他滨+洛铂(吉西他滨1.7 g,d1、8+洛铂50 mg)化疗一个疗程,此后患者因化疗后骨髓抑制终止化疗。考虑仍有肿瘤残留,建议重启化疗,但患者拒绝化疗,患者自行口服两个疗程阿帕替尼。2018年6月8日复查盆腔磁共振提示肿瘤仍有部分残留,于2018年7月9日、2018年8月3日、2018年8月24日、2018年9月24日、2018年10月15日和2018年11月28日给予吉西他滨(1.6 g,d1、8)治疗六个疗程。治疗结束后患者残留病灶基本消退。此后患者3个月规律复查一次。由于患者治疗后无尿路症状不适,因此患者拒绝膀胱镜检查,只接受无创的腹部CT增强及尿脱落细胞学检查。最近一次于2022年12月13日复查腹部增强CT及尿脱落细胞学检查,提示未见肿瘤复发及转移,见图 4。随访至今患者无病生存期超过5年。
2 讨论
PUC是膀胱癌的一种相对罕见的组织学亚型,Sahin等[5]1991年报道了第一例病例,并于2004年被世界卫生组织确定为膀胱尿路上皮癌的新亚型。这种亚型的发生率男性显著高于女性[6]。Li等[7]研究显示,30%患者诊断时有淋巴结转移,90%的病例在诊断时局部侵犯范围较广,预后差。
由于PUC病例数量少,尚无大规模前瞻性研究制定标准的治疗方案。对于无远处转移的患者,目前大多推荐根治性膀胱切除术。即使不能耐受根治性手术的患者,仍建议行最大限度地膀胱镜下病灶切除手术,术后辅以放、化疗延长生存期。但是,根治性膀胱切除术造成患者的生活质量明显下降,部分患者拒绝手术治疗。Kimura等[8]报道了一例浆细胞样变异性膀胱癌保守治疗后无进展生存期达26个月,提示局限性浆细胞样变异性膀胱癌可采用保留膀胱治疗。本例患者原发灶浸润膀胱周围软组织,但未侵及前列腺、精囊腺,属于T3期,首选手术治疗。但由于患者强烈拒绝手术,在血液透析的支持下实施放疗联合化疗的方案,使患者达到了完全缓解的临床效果,提示放疗和化疗对PUC治疗有重要的价值。但是该患者在化疗中断期间自行口服两个疗程阿帕替尼,肿瘤无明显消退,因此阿帕替尼抗血管靶向治疗在PUC患者中的疗效还有待进一步研究。
至于其他治疗方式,目前有研究发现80%的PUC患者HER2表达阳性,提示抗HER2治疗可能是另一种治疗途径[9]。Hunter等[4]报道的一例71岁转移性PUC患者,因不能耐受顺铂化疗,选用派姆单抗治疗,获得了不错疗效。对于PD-L1表达不明确的PUC患者,有研究报道将免疫治疗用于一线治疗和维持治疗,获得了一定的疗效[10-12]。其他研究发现,P53突变、CDH1突变、FGFR3突变在PUC患者中常见[13],这些可能是PUC未来的治疗靶点。
Competing interests: The authors declare that they have no competing interests.利益冲突声明:所有作者均声明不存在利益冲突。作者贡献:王盼盼:资料收集、文章撰写游勇飞:文章修改 -
-
[1] Fox MD, Xiao L, Zhang M, et al. Plasmacytoid Urothelial Carcinoma of the Urinary Bladder: A Clinicopathologic and Immunohistochemical Analysis of 49 Cases[J]. Am J Clin Pathol, 2017, 147(5): 500-506. doi: 10.1093/ajcp/aqx029
[2] Gunaratne DA, Krieger LE, Maclean F, et al. Neoadjuvant Chemotherapy With Gemcitabine and Cisplatin for Plasmacytoid Urothelial Bladder Cancer: A Case Report and Review of the Literature[J]. Clin Genitourin Cancer, 2016, 14(1): e103-e105. doi: 10.1016/j.clgc.2015.08.009
[3] Messina C, Zanardi E, Dellepiane C, et al. A Case of Plasmacytoid Variant of Bladder Cancer With a Single Penile Metastasis and a Complete Response to Carboplatin-Based Chemotherapy and Review of the Literature[J]. Clin Genitourin Cancer, 2016, 14(1): e139-e142. doi: 10.1016/j.clgc.2015.10.012
[4] Hunter L, Moser J, Sturge C, et al. First-line pembrolizumab therapy in a cisplatin-ineligible patient with plasmacytoid urothelial carcinoma: A case report[J]. J Oncol Pharm Pract, 2020, 26(1): 216-219. doi: 10.1177/1078155219835006
[5] Sahin AA, Myhre M, Ro JY, et al. Plasmacytoid transitional cell carcinoma. Report of a case with initial presentation mimicking multiple myeloma[J]. Acta Cytol, 1991, 35(3): 277-280.
[6] Sood S, Paner GP. Plasmacytoid Urothelial Carcinoma: An Unusual Variant That Warrants Aggressive Management and Critical Distinction on Transurethral Resections[J]. Arch Pathol Lab Med, 2019, 143(12): 1562-1567. doi: 10.5858/arpa.2018-0139-RS
[7] Li Q, Assel M, Benfante NE, et al. The Impact of Plasmacytoid Variant Histology on the Survival of Patients with Urothelial Carcinoma of Bladder after Radical Cystectomy[J]. Eur Urol Focus, 2019, 5(1): 104-108. doi: 10.1016/j.euf.2017.06.013
[8] Kimura H, Uemura Y, Megumi Y, et al. A Case of PT1 Plasmacytoid Variant Bladder Cancer Treated by Bladder Conserving Therapy[J]. Hinyokika Kiyo, 2018, 64(9): 369-372.
[9] Maeda S, Sakai, K, Kaji K, et al. Lapatinib as first-line treatment for muscle-invasive urothelial carcinoma in dogs[J]. Sci Rep, 2022, 12(1): 4. doi: 10.1038/s41598-021-04229-0
[10] Teo MY, Al-Ahmadie H, Seier K, et al. Natural history, response to systemic therapy, and genomic landscape of plasmacytoid urothelial carcinoma[J]. Br J Cancer, 2021, 124(7): 1214-1221. doi: 10.1038/s41416-020-01244-2
[11] Yang Y, Jain RK, Glenn ST, et al. Complete response to anti-PD-L1 antibody in a metastatic bladder cancer associated with novel MSH4 mutation and microsatellite instability[J]. J Immunother Cancer, 2020, 8(1): e000128. doi: 10.1136/jitc-2019-000128
[12] Kokura K, Watanabe J, Takuma T, et al. A case of Avelumab response to multiple bone and lymph node metastases of plasmacytoid variant bladder cancer[J]. Urol Case Rep, 2023, 47: 102358. doi: 10.1016/j.eucr.2023.102358
[13] Mehrazin R. Editorial Comment on Plasmacytoid Variant Urothelial Carcinoma of the Bladder: A Systematic Review and Meta-Analysis of Clinicopathological Features and Survival Outcomes[J]. J Urol, 2020, 204(3): 413. doi: 10.1097/JU.0000000000001242
-
期刊类型引用(1)
1. 王丹,赵启晟,李艳芳,焦妃,董旭,朱秀红,冯涛. 基于CiteSpace的集束化在抗感染方面应用研究可视化分析. 中国当代医药. 2023(30): 150-155 .  百度学术
百度学术
其他类型引用(1)



 下载:
下载: