文章信息
- 庞皓文,孙小杨,杨波,石翔翔.
- PANG Haowen, SUN Xiaoyang, YANG Bo, SHI Xiangxiang.
- 宫颈癌根治性调强放疗期间膀胱直肠体积与其吸收剂量的关系
- Relationship Between Bladder and Rectum Volume and Its Absorbed Dose of Radical Intensity Modulated Radiotherapy on Cervical Cancer
- 肿瘤防治研究, 2016, 43(01): 63-66
- Cancer Research on Prevention and Treatment, 2016, 43(01): 63-66
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2016.01.014
-
文章历史
- 收稿日期: 2015-03-17
- 修回日期: 2015-07-29
宫颈癌放疗改善局部控制率及提高总生存率的疗效非常明显[1, 2, 3, 4],传统的宫颈癌放射治疗采用前后对穿或四野箱式技术,但由于进入照射区内小肠、膀胱与直肠体积较大,会带来较为严重的消化系统和泌尿系统的并发症[5, 6]。相关研究显示放射性膀胱炎发生率约3%~5%,放射性直肠炎发生率约为10%~20%[7]。近年来调强放射治疗(intensity modulation radiation therapy,IMRT)被广泛应用于宫颈癌放疗中。相对于传统放疗,IMRT明显减少了胃肠道、泌尿系统并发症以及血液系统毒性,并提高肿瘤控制率与患者生存时间[8, 9, 10, 11]。但因其剂量梯度变化大,且膀胱与直肠属于可充盈且位置变化较明显的器官,以及与临床靶区(clinical target volume,CTV)特殊的位置关系,上述不确定性对膀胱与直肠吸收剂量的影响是现阶段宫颈癌放疗研究的难点与热点。本研究针对采集初始放疗计划CT时患者膀胱直肠的充盈程度,并结合前一阶段的研究[12, 13]成果对临床分次间膀胱直肠充盈程度进行个体化分析。
1 资料与方法 1.1 患者资料随机选取泸州医学院附属医院肿瘤科放疗室2013—2015年行根治性调强放疗的50例宫颈癌患者,临床分期为Ⅱb~Ⅳb期,其中平均年龄为46岁,Ⅱb期26例,Ⅲa~Ⅲb期15例,Ⅳa~Ⅳb期9例。
1.2 CT模拟定位所有病例均采用仰卧位,体膜固定,CT模拟定位机(GE Bright Speed)采集CT图像,层厚为0.5 cm。采集前告知患者中等程度充盈膀胱(喝500~800 ml水,30~60 min后采集图像),排空直肠。
1.3 靶区及危及器官的勾画将放疗前采集的CT与MRI图像进行融合后,根据国际辐射单位与测量委员会(International Commission on Radiation Units and Measurements,ICRU)50号报告勾画出靶区、膀胱、直肠等危及器官,CTV包括:子宫和宫颈,宫旁及相应淋巴结引流区(髂内外、骶前、闭孔淋巴结、髂总淋巴结),转移淋巴结(gross tumor volume,GTVnd)为病理证实的淋巴结和影像学可疑的肿大淋巴结,由于淋巴结的处方剂量较高,其位置和大小对膀胱与直肠剂量的影响较大,因此本研究未包括GTVnd的患者。根据van Herk公式[14]2.5Σ+0.7δ(Σ为系统误差,δ为随机误差),计算CTV外放轮廓大小,本中心治疗时CTV头脚方向外放1 cm、其余方向外放0.8 cm形成计划靶区(planned target volume,PTV),PTV处方剂量为48.6~50.4 Gy,共26~28次,同时实施高剂量率后装(A点剂量7 Gy,共4次)。外照射膀胱与直肠剂量限定为V45≤50%,对个别宫颈肿瘤较大患者放宽到V50≤50%,并控制热点。
1.4 治疗计划设计与实施患者放疗计划使用Pinnacle 8.0治疗计划系统进行优化,均采用6 MV X线共面7野均分的设计方法。
1.5 统计学方法采用SPSS17.0统计软件,分别对膀胱直肠体积(Vb、Vr)变化、膀胱直肠体积与各自平均剂量(Dmb、Dmr)、V45的相关性、膀胱直肠体积和PTV相交体积(Vob、Vor)与各自平均剂量、V45的相关性、膀胱直肠和PTV相交体积与各自体积的比值(Vob/Vb、Vor/Vr)与各自平均剂量和PTV处方剂量的比值(Dmb/Dp、Dmr /Dp)和V45之间相关性进行分析。相关性分析均采用Spearman相关法,并通过matlab软件拟合出Vob/Vb与Dmb/Dp、V45b(膀胱V45);Vor/ Vr与Dmr/Dp、V45r(直肠V45)之间的相关公式。
2 结果Vb与Dmb之间相关系数r=-0.230,Vb与V45b之间相关系数r=-0.256,Vb与Vob之间相关系数r=0.601;Vr与Dmr之间相关系数r=-0.133,Vr与V45r之间相关系数r=-0.137,Vr与Vor之间相关系数r=0.575;膀胱D2cm3与Vb之间相关系数为0.059,两者之间散点图,见图 1A;直肠D2cm3与Vr之间相关系数为0.265,两者之间散点图,见图 1B;Vob/ Vb与Dmb/Dp之间相关系数为0.858,两者之间散点图,见图 1C;Vor/Vr与Dmr/Dp之间相关系数为0.8781,两者之间散点图,见图 1D;Vob/Vb与V45b之间相关系数为0.921,两者之间散点图,见图 1E;Vor/Vr与V43r之间相关系数为0.902,两者之间散点图,见图 1F。
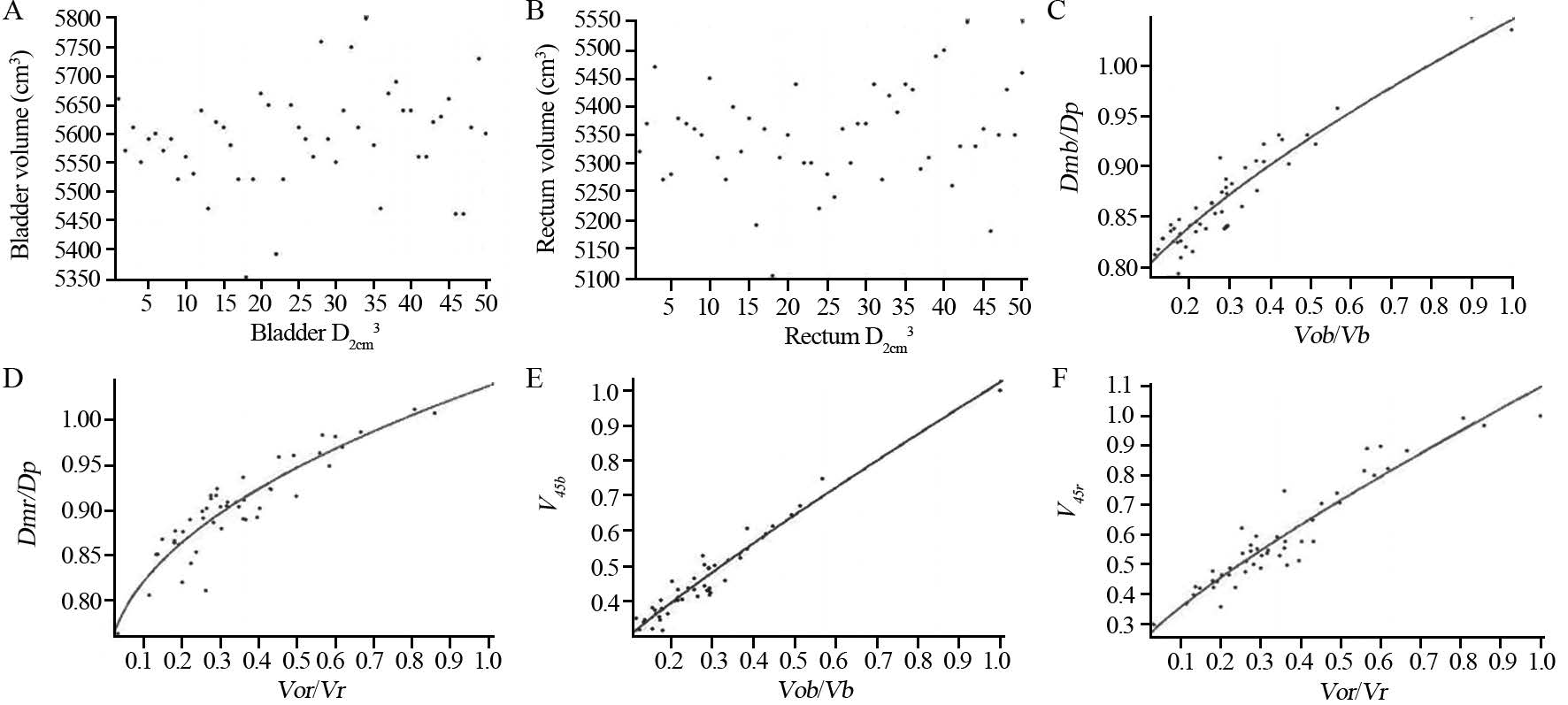
|
| A: scatter-plot for D2cm3of bladder vs. bladder volume; B: scatter-plot for D2cm3of rectum vs. rectum volume; C: scatter-plot for Vob/Vb vs. Dmb/Dp; D: scatter-plot for Vor/Vr vs. Dmr/Dp; E: scatter-plot for Vob/ Vb vs. V45b; F: scatter-plot for Vor/Vb vs. V45r 图 1 各相关系数间散点图 Figure 1 Scatter-plot for each correlation coefficient |
通过matlab软件对图 1C数据进行数据拟合,得到如下公式(1):令y1=Dmb/Dp;x1=Vob/Vb;y1=a1x1b+c1,其中a1=0.3028(0.249,0.3565);b1=0.7069(0.3829,1.031);c1=0.7421(0.6765 ,0.8078)。
对图 1D数据进行数据拟合,得到如下公式(2):令y2=Dmr/Dp;x2=Vor/Vr;y2=a2x2b+c2,其中a2=0.3286(0.2279,0.4293);b2=0.464(0.197,0.7311),c2=0.7086(0.5961,0.8211)。
对图 1E数据进行数据拟合,得到如下公式(3):令y3=V45b;x3=Vob/Vb;y3=a3x3b+c3,其中a3=0.827(0.7598,0.8943);b3=0.8797(0.6857,1.074);c3=0.1942(0.1194,0.2691)。
对图 1F数据进行数据拟合,得到如下公式(4):令y4 =V45r;x4=Vor/Vr;y4=a4x4b+c4,其中a4=0.8694(0.7596,0.9793);b4=0.8 366(0.565,1.108);c4=0.2269(0.1014,0.3524)。
通过公式(1)(2)(3)(4),我们可以在制作调强计划前已知Vb和Vr、Vob和Vor以及Dp的前提下,对Dmb和Dmr与V45b和V45r进行预测。
3 讨论通过本研究发现,对于膀胱直肠,虽然告知患者中等程度充盈膀胱(喝500~800 ml水,30~60 min后采集图像)、排空直肠,但50例患者膀胱与直肠体积变化仍较大。研究结果表明Vob/Vb与Dmb/Dp和V45b(r=0.858、0.921)、Vor/Vr与Dmr/Dp和V45r(r=0.8781、0.902)之间存在显著的正相关性,通过公式(1)、(2)、(3)、(4)可知Vob、Vor越小,Vb、Vr越大,Dmb和V45b越小,但Vb与Vob、Vr与Vor之间存在显著的正相关性(r=0.601、0.575),Vb、Vr越大会导致Vob、Vor越大,这也能从Vb与Dmb、V45b(r=-0.230、-0.256),Vr与 Dmr、V45r(r=-0.133、-0.137)之间无显著相关性得以体现。膀胱直肠的D2cm3与各自体积之间也无显著相关性(r=0.059、0.265),这是因为在做调强逆向剂量优化时特别对膀胱直肠热点进行了反复优化。
对于个体化的宫颈癌根治性放疗,特别是宫颈肿瘤较大的患者,我们需根据公式(3)、(4)分别计算出V45b=50%、V45r=50%时,Vob/ Vb=0.3227、Vor/Vr=0.2505;在放疗计划优化前,由剂量师与物理师进行预判断,如果Vob/Vb>0.3227或Vor/Vr>0.2505时,就应预先与临床医生沟通是否减少Vob或Vor、或重新准备膀胱、直肠体积以减小Vob/Vb与Vor/Vr,进而减少Dmb、V45b与Dmr、V45r;或放宽剂量限制到V50≤50%。
对于放疗分次间膀胱与直肠的体积变化及其带来的剂量学影响,在前一阶段研究中已经进行了分析,得出了膀胱分次放疗时V45与其分次时体积无关、直肠分次放疗时V45与其分次时体积呈现正相关的结论[12, 13]。因此结合本研究建议临床分次放疗时,对于有IGRT的放疗单位,应对患者采集CBCT图像,并在线与初始放疗CT进行配准后,将初始PTV映射回CBCT,快速求出本次放疗时的Vb、Vr、Vob、Vor,进而根据公式(3)、(4)预测本次膀胱、直肠的V45(整个过程控制在5 min内),及时发现本次放疗膀胱、直肠体积是否符合临床需求,以便在线告知患者进行及时修正,为实现宫颈癌患者个体在线快速自适应放疗进行有效探索。
综上,宫颈癌根治性调强放疗期间膀胱与直肠体积变化较大,在放疗前采集CT图像以及放疗分次间采集CBCT时,可以根据本文中的公式(1)、(2)、(3)、(4),在计算出Vb和Vr、Vob和Vor以及给定Dp的前提下,对Dmb和Dmr与V45b和V45r进行预测,提前预知本次膀胱与直肠充盈程度是否符合其剂量限制,对于不符合剂量限制的个别患者需重新采集CT并重新制作调强治疗计划,实现宫颈癌根治性放疗患者的个体化治疗。
| [1] | Tsai CS, Lai CH, Wang CC, et al. The prognostic factors for patients with early cervical cancer treated by radical hysterectomy and postoperative radiotherapy[J]. Gynecol Oncol, 1999, 75(3): 328-33. |
| [2] | Monk BJ, Cha DS, Walker JL, et al. Extent of disease as an indication for pelvic radiation following radical hysterectomy and bilateral pelvic lymph node dissection in the treatment of stage ⅠB and ⅡA cervical carcinoma[J]. Gynecol Oncol, 1994, 54(1): 4-9. |
| [3] | Papp Z, Csapó Z, Mayer A, et al. Wertheim-operation: 5-year survival of 501 consecutive patients with cervical cancer[J]. Orv Hetil, 2006, 147(12): 537-45. |
| [4] | Atkovar G, Uzel O, OZsahin M, et al. Postoperative radiotherapy in carcinoma of the cervix: treatment results and prognostic factors[J]. Radiother Oncol, 1995, 35(3): 198-205. |
| [5] | Rose PG, Bundy BN, Watkins EB, et al. Concurrent cisplatin-based radiotherapy and chemotherapy for locally advanced cervical cancer[J]. N Engl J Med, l999, 340(15): 1144-53. |
| [6] | Sundar S, Symonds P, Deehan C. Tolerance of pelvic organs to radiation treatment for carcinoma of cervix[J]. Clin Oncol(R Coll Radiol), 2003, 15(5): 240-7. |
| [7] | Kong L, Yu YH, Huang W, et al. New IMRT progress of cervical cancer[J]. Zhonghua Fang She Zhong Liu Xue Za Zhi, 2006, 15(5): 426-8. [孔蕾, 于甬华, 黄伟, 等. 宫颈癌调强放疗新进展[J]. 中华放射肿瘤学杂志, 2006, 15(5): 426-8.] |
| [8] | Mell LK, Roeske JC, Mundt AJ. A survey of intensity-modulated radiation therapy use in the United States[J]. Cancer, 2003, 98(1): 204-11. |
| [9] | Roeske JC, Lujan A, Rotmensch J, et al. Intensity-modulated whole pelvic radiation therapy in patients with gynecologic malignancies[J]. Int J Radiat Oncol Biol Phys, 2000, 48(5): 1613-21. |
| [10] | Mell LK, Tiryaki H, Ahn KH, et a1. Dosimetric comparison of bone marrow-sparing intensity-modulated radiotherapy versus conventional techniques for treatment of cervical cancer[J]. Int J Radiat Oncol Biol Phys, 2008, 71(5): 1504-10. |
| [11] | Chen MF, Tseng CJ, Tseng CC, et a1. Clinical outcome in posthysterectomy cervical cancer patients treated with concurrent Cisplatin and intensity-modulated pelvic radiotherapy: comparison with conventional radiotherapy[J]. Int J Radiat Oncol Biol Phys, 2007, 67(5): 1438-44. |
| [12] | Pang HW, Qiu J, Quan H, et al. Bladder anatomical changes and variation during the course of intensity-modulated radiation therapy of cervical cancer[J]. Zhonghua Fang She Zhong Liu Xue Za Zhi, 2011, 20(3): 218-21. [庞皓文, 邱杰, 全红, 等. 宫颈癌调强放疗中膀胱解剖结构变化及其对吸收剂量的影响研究[J]. 中华放射肿瘤学杂志, 2011, 20(3): 218-21.] |
| [13] | Pang HW, Qiu J, Sun S, et al. Changes of rectal volume and location and their influence on rectal dose during the course of intensity-modulated radiotherapy of cervical cancer[J]. Zhonghua Fang She Zhong Liu Xue Za Zhi, 2012, 21(3): 258-61. [庞皓文, 邱杰, 孙帅, 等. 宫颈癌调强放疗中直肠解剖结构变化及其对吸收剂量的影响研究[J]. 中华放射肿瘤学杂志, 2012, 21(3): 258-61.] |
| [14] | van Herk M, Remeijer P, Rasch C, et al. The probability of correct target dosage: dose-population histograms for deriving treatment margins in radiotherapy[J]. Int J Radiat Oncol Biol Phys, 2000, 47(4): 1121-35. |
 2016, Vol. 43
2016, Vol. 43


