文章信息
- 李静,宋玉芝,丁翠敏,乔学英,周志国,杨立鑫,郭莹,甄婵军. 2015.
- LI Jing, SONG Yuzhi, DING Cuimin, QIAO Xueying, ZHOU Zhiguo, YANG Lixin,GUO Ying, ZHEN Chanjun. 2015.
- 全程局部同步推量适形放射治疗在不可手术的中心型非小细胞肺癌中的应用
- Feasibility of Simultaneous Integrated Boost Conformal Radiotherapy on Nonresectable Central Non-small Cell Lung Cancer
- 肿瘤防治研究, 2015, 42(02): 181-184
- Cancer Research on Prevention and Treatment, 2015, 42(02): 181-184
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2015.02.018
-
文章历史
- 收稿日期:2014-02-17
- 修回日期:2014-07-19
2. 050011石家庄,河北医科大学第四医院呼吸内科;
3. 054000 刑台,河北邢台市人民医院放疗科;
4.750000 银川,宁夏回族自治区人民医院肿瘤内科
2.Pneumology Department, Fourth Hospital of Hebei Medical University, Shijiazhuang 050011, China;
3.Department of Radiation Oncology, Xingtai People’s Hospital of Hebei, Xingtai 054000, China;
4.Department of Oncology, Ningxia People’s Hospital, Yinchuan 750000, China
对于不能手术的非小细胞肺癌(non-small cell lung cancer,NSCLC)患者,放射治疗是重要的局部治疗方法[1]。研究表明提高肿瘤受照剂量和缩短治疗时间是提高NSCLC放疗疗效的主要手段[2,3,4]。而常规放射治疗受到正常组织耐受量的限制,难以提高放疗剂量,肿瘤局部控制率很低。全程局部同步推量适形放疗(simultaneous integrated boost conformal radiotherapy,SIB-CR)技术具有增加肿瘤受照射剂量、缩短治疗时间的作用。我们已往的剂量学分析结果显示,同期加量适形放疗较常规分割适形放疗能获得更高的肿瘤剂量,且明显降低肺、脊髓、食管、心脏等危及器官受量[5]。本研究探讨同步加量技术放射治疗在非小细胞肺癌中的临床应用。1 资料与方法1.1 病例选择
(1)入组标准:年龄18~80岁;卡氏评分(KPS)≥70分;经组织学或细胞学证实的中心型NSCLC;医学或患者原因不能手术切除者;美国癌症联合委员会AJCC 2002年分期为Ⅱa~Ⅲb期(不包含恶性胸水及心包积液情况);6月内体重减轻≤5%。(2)剔除标准:既往做过胸部放疗;第二原发肿瘤;锁骨上淋巴结转移;胸膜或心包受侵;合并其他内科疾病无法完成放射治疗计划者。(3)入组前检查项目:完整体格检查及KPS评定;组织学或细胞学检查;胸部强化CT,头部强化MRI和(或)CT,腹部CT及ECT;心电图;血常规、肝肾功能及电解质检查。(4)所有患者均签署治疗知情同意书。1.2 临床资料
收集2007年12月至2013年7月河北医科大学第四医院放疗科收治的不可手术的中心型非小细胞肺癌患者,44例病例进入本研究并按计划完成了放射治疗。其中男38例,女6例;年龄36~77岁,中位年龄64岁;Ⅱa期1例,Ⅱb期4例,Ⅲa期32例,Ⅲb期7例;鳞癌患者32例,腺癌9例,腺棘细胞癌3例。全组病例中位GTV体积为(90.98±27.95)cm3,中位PTV体积为(352.13±137.52) cm3。中位放疗时间41天,具体资料见表 1。
所有患者均经体部热塑膜固定体位,CT模拟定位,层厚3 mm,扫描范围上至下颈部,下至上腹部,网络传输至三维治疗计划系统,勾画靶区。GTV包括肺窗中所见的肺内肿瘤范围以及纵隔窗中所见的纵隔受累淋巴结(淋巴结短径≥1 cm,或经PET/CT诊断)。CTV为GTV外放6~8 mm,PTV为CTV外放8 mm,PGTV为GTV外放6 mm。并勾画双肺、食管、脊髓、心脏等重要器官,采用SIBCR技术制定放疗计划,PTV处方剂量5040 cGy/28次,PGTV处方剂量6440 cGy/28次,6MV-X线照射,1次/日,5次/周。危及器官的限量:双肺的V20≤30%,V30≤20%;脊髓0体积剂量≤45Gy;心脏V40≤50%。
全组病例单纯放疗11例,放化疗综合治疗33例。其中同期放化疗8例,序贯放化疗25例。没有进行化疗的原因包括患者高龄、体质较差不能耐受化疗及患者拒绝。所有患者均接受以铂类为主的联合化疗方案。1.4 疗效评定
全组患者在放疗结束1月内复查胸部CT,按照RECIST疗效评价标准评价,分为完全缓解(CR)、部分缓解(PR)、稳定(SD)、进展(PD),有效率为CR+PR。正常组织急性反应按RTOG标准评价[6]。1.5 治疗失败方式定义
首次局部复发或远处转移被定义为治疗失败。局部复发包括原发肿瘤和区域淋巴结复发。远处转移包括原发肿瘤及区域淋巴结以外的任何部位的转移。按患者局部复发是否包括在射野范围内分为野内复发和野外复发。1.6 统计学方法
采用Kaplan Meier法计算(SPSS 13.0统计软件)1、2、3、5年的生存率和局控率。计数资料采用χ2检验,P<0.05为差异有统计学意义。2 结果 2.1 临床近期疗效
44例患者均按计划顺利完成放疗,放疗结束1月内评价近期疗效为:CR 2例,PR 41例,稳定 1例,CR+PR为97.7%(43/44)。 2.2 生存情况
随访时间自开始治疗之日起计算,截止2013年10月。中位随访时间14.5月(3~65月),生存患者中位随访时间21月(3~65月)。生存时间自开始治疗之日起计算,至死亡之日或末次随访时间为止。全组病例1、2、3、5年生存率分别为70.9%、44.8%、31.0%、18.6%,见图 1。1、2、3、5年局部控制率分别为93.8%、63.9%、58.1%、58.1%,见图 2。按化疗与否进行分层分析,单纯放疗的1、2、3年生存率分别为51.1%、20.5%、20.5%,放化疗的1、2、3年生存率分别为77.4%、53.3%、35.5%(P=0.082),见图 3。进一步亚组分析,同期放化疗的1、2、3年生存率为85.7%、85.7%、64.3%,序贯放化疗组的1、2、3年生存率为75.6%、45.8%、30.5%(P=0.166)。
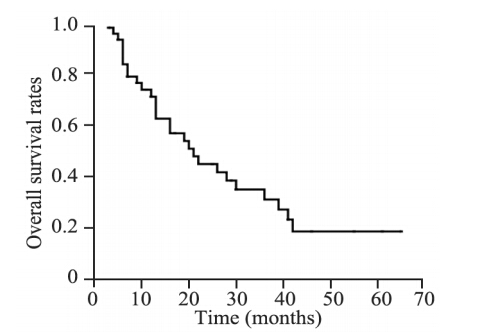 |
| 图 1 44例非小细胞肺癌患者同期加量放疗生存曲线图 Figure 1 Survival curves of 44 NSCLC patients treated with SIB-CR |
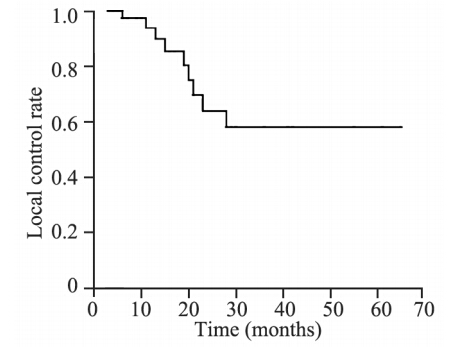 |
| 图 2 44例非小细胞肺癌患者同期加量放疗局控率曲线图 Figure 2 Local control rate curves of 44 NSCLC patients treated with SIB-CR |
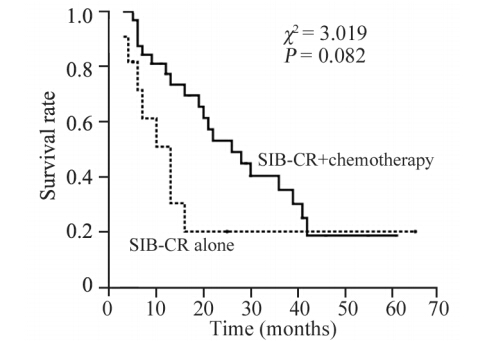 |
| 图 3 全组非小细胞肺癌患者化疗与否生存曲线分析 Figure 3 Survival curves of NSCLC patients treated with SIB-CR alone and SIB-CR + chemotherapy |
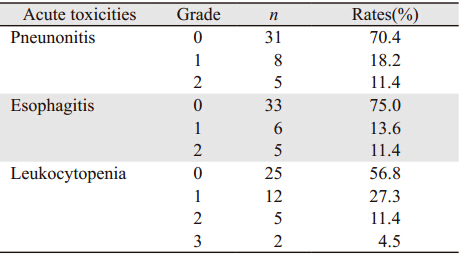
急性放射性肺炎发生率29.6%(13/44),其中1级8例,2级5例;放射性食管炎发生率25%(11/44),1级6例,2级5例。骨髓抑制发生率为43.2%(19/44),其中3级为4.5%(2/44),见表 2。
 |
共26例患者治疗失败,失败率59.09%。14例远处转移,10例局部复发,其中1例为照射野外区域淋巴结复发(锁骨上淋巴结转移),6例为原发肿瘤复发,3例为照射野外区域淋巴结复发+原发肿瘤复发。2例患者同时发生局部复发+远处转移,分别为锁骨上淋巴结+骨转移、锁骨上淋巴结+胸膜转移。3 讨论
同期加量适形放疗技术是指在每次放疗中给予不同靶区不同的分割剂量,通过缩短治疗时间,在不增加正常组织受照剂量的前提下给予肿瘤组织较高剂量的照射技术[7]。Dirkx等[8]从放射生物学角度推断出同期加量技术通过缩短总治疗时间,在不增加正常组织放射毒性的前提下提高肿瘤控制率和患者生存率。本研究全组患者中位放疗时间41天,短于等效生物剂量常规分割照射时间。
本组患者1、2、3、5年生存率分别为70.9%、44.8%、31.0%、18.6%。Basaki等[9]报道,71例Ⅲ期NSCLC三维适形放疗后2年生存率为23%,低于本研究报道的44.8%。王颖杰等[10]报道的常规分割三维适形放疗的1年、2年生存率分别为67%、32.6%,均低于本组的70.9%和44.8%。近年来很多研究显示同步放化疗为基础的综合治疗模式优于单纯放疗或序贯化放疗[11,12]。RTOG9410[13]报道了放疗序贯化疗和放疗同步化疗治疗Ⅲ期非小细胞肺癌的试验结果,支持同步放化疗。赵元华等[14]通过同期放化疗治疗局部晚期NSCLC的临床研究,指出采用同期放化疗治疗NSCLC较单纯放疗更为有效,不良反应可以耐受。本研究亚组分析结果显示同期放化疗组的生存率较序贯放化疗组提高,与以上文献报道结果一致,但两组比较未见统计学差异,考虑可能与入组病例少有关。
本组患者均顺利完成放疗,未发生因急性反应而中断治疗的情况。放射性食管炎是主要的急性放射反应,本研究入组患者均为中心型肺癌,因此放射性食管炎的发生值得关注。吴铮等[15]采用适形放疗治疗Ⅱ~Ⅲ期非小细胞肺癌25例,发生急性食管炎1~2级6例(24%)、3级1例(4%)。Oral等[16]报道的连续加速超分割放疗联合化疗的食管炎发生率1级为30%、2级为50%、3级为20%。Izmirli等[17]报道的同期加量放疗1、2级放射性食管炎的发生率分别为31%、54%。本组患者,放射性食管炎发生率为25.0%,1、2级分别为13.6%、11.4%。可见同期加量放射治疗方法,食管炎发生率显著低于连续加速超分割,与常规分割相比不良反应相当,低于国外报道的同期加量放疗方法。
非小细胞肺癌的放射治疗中,放射性肺炎的发生也是限制放疗剂量的主要因素。本研究44例患者中,发生放射性肺炎13例,1级、2级放射性肺炎发生率分别为18.2%、11.4%,无3级放射性肺炎发生。与Sun等[18]报道同期加量放射治疗非小细胞肺癌的肺炎发生率相当。Byhardt等[19]报道的同期加量放射治疗NSCLC的Ⅰ/Ⅱ期临床试验中,63Gy组的3级不良反应发生率为7%,而70.2Gy组为17%;4级不良反应发生率为2%~3%。Cho等[20]报道的同期加量放射治疗联合同步化疗的Ⅱ期临床试验中有2例T4期患者治疗中因咯血死亡。本研究放射性肺炎发生率与以上文献报道相比明显降低,提示同期加量放射治疗非小细胞肺癌是安全可行的。
本研究结果显示,同期加量放射治疗NSCLC不良反应发生率低而疗效好,分析其主要原因有以下几方面:(1)SIB-CR有更好的物理剂量适形性,能显著降低周围正常组织的照射剂量,因而在保护正常组织的前提下进一步提高放疗剂量;(2)SIB-CR能同时实现多个不同靶区的不同剂量要求,以增加GTV生物效应剂量,缩短治疗时间;(3)SIB-CR技术在整个治疗过程中只进行一次计划,与其他技术的多阶段计划相比,节省了计划和验证的时间。
综上所述,同期加量放射治疗非小细胞肺癌,近期疗效显著,急性放射反应较常规分割放疗未见明显增加。远期疗效及晚期不良反应尚需进一步随访。
| [1] | Tyldesley S, Boyd C, Schulze K, et al. Estinmating the need for radiotherapy for lung cancer:an evidence-based, epidemiologic approach[J]. Int J Radiat Oncol Biol Phys, 2001, 49(4): 973-85. |
| [2] | Kong FM, Ten Haken RK, Schipper MJ, et al. High-dose radiation improved local tumor control and overall survival in patients with inoperable/unrespectable non-small cell lung cancer:long-term results of a radiation dose escalation study[J].Int J Radiat Oncol Biol Phys, 2005, 63(2): 324-33. |
| [3] | Wang L, Correa CR, Zhao L, et al.The effect of radiation dose and chemotherapy on overall survival in 237 patients with stage Ⅲnon-small-cell lung cancer[J].Int J Radiat Oncol Biol Phys, 2009, 73(5): 1383-90. |
| [4] | Bütof R, Baumann M. Time in radiation oncology-keep it short![J]. Radiother Oncol, 2013, 106(3): 271-5. |
| [5] | Li J, Zhou ZG, Qiao XY, et al. Comparison of dosimetric distribution between the conventional fraction radiotherapy and simultaneous integrated boost conformal radiotherapy for locally advanced non-small cell lung cancer[J].Zhonghua Zhong Liu Fang Zhi Za Zhi, 2013, 20(16): 1245-8.[李静, 周志国, 乔学英, 等.中心型NSCLC常规分割适形放疗与同期加量适形放疗剂量学比较[J]. 中华肿瘤防治杂志, 2013, 20(16): 1245-8.] |
| [6] | Cox JD, Stetz J, Pajak TF. Toxicity criteria of the Radiation Therapy Oncology Group (RTOG) and the European Organization for Research and Treatment of Cancer (EORTC) [J]. Int J Radiat Oncol Biol Phys, 1995, 31(5): 1341-6. |
| [7] | Wang J, Zhou ZX. Principle and clinical application of timeshortening and dose-escalating in the radiotherapy technique[J]. Zhongguo Yi Xue Wu Li Xue Za Zhi, 2008,25(2):555-9.[王静, 周志孝. “减时增量”放疗技术原理及临床应用[J].中国医学物理学杂志, 2008, 25(2): 555-9.] |
| [8] | Dirkx ML, van S?rnsen De Koste JR, Senan S, et al. A treatment planning study evaluating a ‘simultaneous integrated boost’ technique for accelerated radiotherapy of stage Ⅲ non-small cell lung cancer[J]. Lung Cancer, 2004, 45(1): 57-65. |
| [9] | Basaki K, Abe Y, Aoki M, et al. Prognostic factors for survival in stage Ⅲ non-small cell lung cancer treated with definitive radiation therapy: impact of tumor volume[J]. Int J Radiat Oncol Biol Phys, 2006, 64(2): 449-54. |
| [10] | Wang YJ, Wang LH, Wang X, et al. Preliminary results of threedimensional conformal radiotherapy for non-small cell lung cancer[J].Zhonghua Fang She Zhong Liu Xue Za Zhi, 2005, 14(4): 241-4. [王颖杰, 王绿化, 王鑫, 等. 91例非小细胞肺癌三维适形放疗的临床分析[J].中华放射肿瘤学杂志, 2005, 14(4): 241-4.] |
| [11] | Akerley W, Herndon JE, Lyss AP, et al. Induction paclitaxel/ carboplatin followed by concurrent chemoradiation therapy for unresectable stageⅢ non-small-cell lung cancer: a limited access study-CALGB9543[J].Clin Lung Cancer, 2005, 7(1): 47-53. |
| [12] | Pritchard RS, Anthony SP. Chemotherapy plus radiotherapy compared with radiotherapy alone in the treatment of locally advanced, unresectable, non-small-cell lung cancer. A metaanalysis[J]. Ann Intern Med, 1996, 125(9): 723-9. |
| [13] | Zatloukal P, Petruzelka L, Zemanova M, et al. Concurrent versus sequential chemoradiotherapy with cisplatin and vinorelbine in locally advanced non-small cell lung cancer:a randomized study[J]. Lung Cancer, 2004, 46(1): 87-98. |
| [14] | Zhao YH, Zhou XY, He XR, et al. Concurrent chemoradiotherapy in the treatment of locally advanced NSCLC[J]. Shi Yong Zhong Liu Xue Za Zhi, 2008, 22(1):38-40.[赵元华, 周晓艺, 何晓荣, 等.同期化放疗治疗局部晚期NSCLC的临床研究[J]. 实用肿瘤学杂志, 2008, 22(1): 38-40.] |
| [15] | Wu Z, Wang J, Li WR, et al. Dose-escalation in non-smallcell lung cancer treatment using 3-dimensional conformal radiotherapy: preliminary results[J]. Zhongguo Ai Zheng Za Zhi, 2003, 13(3): 232-4. [吴铮, 王健, 李文如, 等. 适形放射治疗Ⅱ-Ⅲ期非小细胞肺癌初步报道[J]. 中国癌症杂志, 2003, 13(3): 232-4.] |
| [16] | Oral EN, Bavbek S, Kizir A, et al. Preliminary analysis of a phase Ⅱ study of Paclitaxel and CHART in locally advanced non-small cell lung cancer[J]. Lung Cancer, 1999, 25(3): 191-8. |
| [17] | Izmirli M, Yaman F, Buyukpolat M, et al. An accelerated radiotherapy scheme using a concomitant boost technique for the treatment of unresectable stage Ⅲ non-small cell lung cancer[J]. Jpn J Clin Oncol, 2005, 35(5): 239-44. |
| [18] | Sun LM, Leung SW, Wang CJ, et al. Concomitant boost radiation therapy for inoperable non-small-cell lung cancer: preliminary report of a prospective randomized study[J]. Int J Radiat Oncol Biol Phys, 2000, 47(2): 413-8. |
| [19] | Byhardt RW, Pajak TF, Emami B, et al. A phase Ⅰ/Ⅱstudy to evaluate accelerated fractionation via concomitant boost for squamous, adeno, and large cell carcinoma of the lung: report of Radiation Therapy Oncology Group 84-07[J]. Int J Radiat Oncol Biol Phys, 1993, 26(3): 459-68. |
| [20] | Cho KH, Ahn SJ, Pyo HR, et al. A Phase Ⅱstudy of synchronous three-dimensional conformal boost to the gross tumor volume for patients with unresectable Stage Ⅲ non-small cell lung cancer: results of Korean Radiation Oncolgy Group 0301 Study[J]. Int J Radiat Oncol Biol Phys, 2009, 74(5): 1397-404. |
 2014, Vol. 42
2014, Vol. 42