肺癌是目前发病率和死亡率增长最快的恶性 肿瘤[1],具有高发病率、高死亡率、预后差、生存 率低的特点,日益受到国内外研究者的关注。研 究报道,男性和女性肺癌患者具有不同特性,女 性肺癌以腺癌为主,患者较年轻,多数为非吸烟 者[2,3]。近年来,女性肺癌发病率和死亡率仍呈上 升趋势,且预后并未得到明显改善。一些研究发 现,女性肺癌在预后方面有别于男性,吴新悦等[4] 研究发现女性肺癌患者的中位生存时间明显少于 男性肺癌患者。O’Connell等[5]研究显示女性肺癌 患者的中位生存时间为12.4月,男性肺癌患者为 8.8月(P=0.001)。许多研究认为与男性肺癌患者 相比,女性肺癌患者在KPS评分[6]、肿瘤分类及分 期[7]、手术切除方式 [8,9]、化放疗 [10]、确诊时有无胸 腔积液[11]等方面有不同的特点,可能导致肺癌的预 后不同,提示性别差异在肺癌预后研究有重要的作 用。本文探讨女性肺癌患者的预后影响因素,为女 性肺癌的防治和远期疗效评价提供理论依据。 1 资料与方法 1.1 研究方法
回顾性分析女性非小细胞肺癌患者的临床资 料,并采用前瞻性随访研究的方法,由统一培训 的调查员对病案和肺癌生存分析调查问卷进行信 息收集,并通过电话随访的方式了解患者的生存 情况。 1.2 研究对象
收集2006年12月—2011年1月经福建医科大学 附属第一医院、协和医院、福总医院确诊的女性非小细胞肺癌。本研究病例的纳入标准为:(1) 经手术或内窥镜取得组织标本,经病理确诊; (2)原发性肺癌的女性新发病例,排除继发性肺 癌及病情危重或不能清晰回答问题者。本研究共纳 入研究对象326例,病例的基本情况见表 1。本研究 通过了福建医科大学伦理委员会审批,所有患者均 签署了知情同意书。
|
|
表 1 女性非小细胞肺癌影响因素的单因素分析[n(%)] Table 1 Univariate analysis of female NSCLC patients[n(%)] |
病例年龄范围为23~85岁,平均年龄(55.43± 10.94)岁,中位年龄56岁。 1.4 随访
电话随访和病案核实临床相关信息。在进行现 场流行病学调查时,同时记录患者及其家属的身份 证、地址、电话号码,以便在患者地址变迁时继续 保持联系。对连续三次电话随访失败,拨打患者所 在地的电话查询台“114”,在获得患者住地的村委会 或街道办事处电话后,进一步通过患者家庭电话, 直接与患者或家属联系,或直接向村委会或街道办 事处了解患者的生存情况。在使用以上方法失败的 情况下,通过患者的身份证号码到公安局查证,查 不到者根据末次电话随访时间,或病案室搜集到的 末次出院时间作为其截止时间。随访观察起始时间 为患者在福建医科大学附属第一医院、协和医院、 福总医院的确诊时间,存活时间以天为单位,失访、 死于他病或随访截至时仍存活者视为截尾数据。随 访截止日为2013年1月31日,随访时间为50~2553天。 1.5 统计学方法
对随访后获得的数据采用Epidata3.0进行双录入,运用SPSS13.0进行统计学分析;对连续性变量 进行描述性统计分析,包括均数、标准差、中位 数、最大值、最小值;对分类变量计算各变量的 频数和百分比;应用Kaplan-Meier计算不同病理类 型、TNM分期、肿瘤大小、治疗前有无胸腔积液、 首诊血清白蛋白数、KPS评分的1、3、5年观察生 存期和中位生存时间,绘制生存曲线并通过Cox比 例风险模型进行单因素分析比较各因素生存率的差 异,而后进行Cox逐步回归多因素分析,探讨肺癌 预后的影响因素。P<0.05为差异有统计学意义。 2 结果 2.1 女性非小细胞肺癌患者总体生存情况
326例患者中存活153例,死亡173例。1、3、5 年总生存率分别为81.8%,44.6%,28.1%,平均生 存时间(1212.48±58.06)天,中位生存时间1 006 天,见图 1。
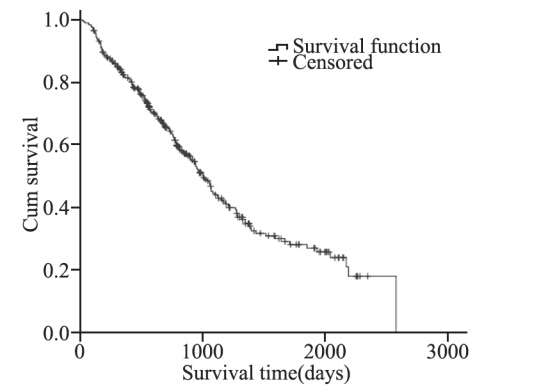 |
图1 326例女性非小细胞肺癌患者总体生存率KaplanMeier曲线 Figure 1 Overall survival curves of 326 female NSCLC patients |
Cox分析结果显示:病理类型、T、N、M分 期、肿瘤大小、治疗前血清白蛋白数、治疗前有无 胸腔积液和卡氏评分与女性非小细胞肺癌生存期有 关,其1、3、5年生存率见表 1。
女性腺癌226例,中位生存时间1 061天;鳞癌 72例,中位生存时间560天;大细胞癌28例,中位 生存时间1 006天。不同病理类型与预后的关系: 大细胞癌>腺癌>鳞癌,差异有统计学意义(P <0.0001),见图 2。
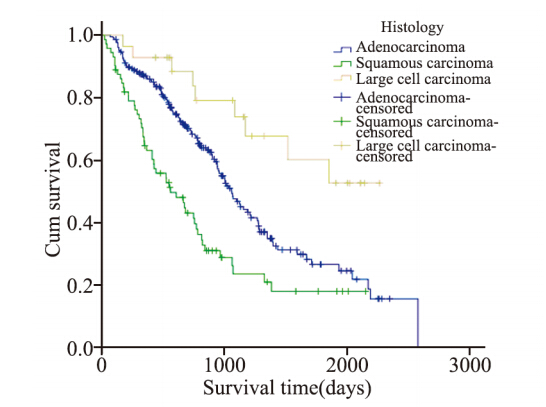 |
图2 女性非小细胞肺癌患者不同病理类型生存率的比较 (P<0.0001) Figure 2 Survival rates of female NSCLC patients with different histological types (P<0.0001) |
T1~2期病例273例,中位生存时间1 130天; T3~4期53例,中位生存时间548天;T1~2期预后明 显好于T3~4期(P<0.0001),见图 3。
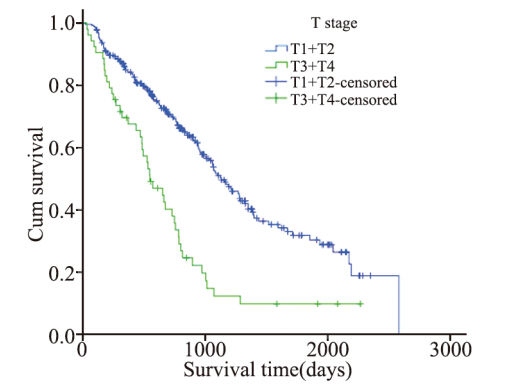 |
图3 女性非小细胞肺癌患者不同T分期生存率的比较(P <0.0001) Figure 3 Survival rates of female NSCLC patients with different T stages (P<0.0001) |
N0期113例,无中位生存时间;N1期78例, 中位生存时间1 014天;N2期41例,中位生存时间 874天;N3期94例,中位生存时间526天。N分期 与预后的关系:N0>N1>N2>N3,差异均有统 计学意义(P<0.0001),见图 4。
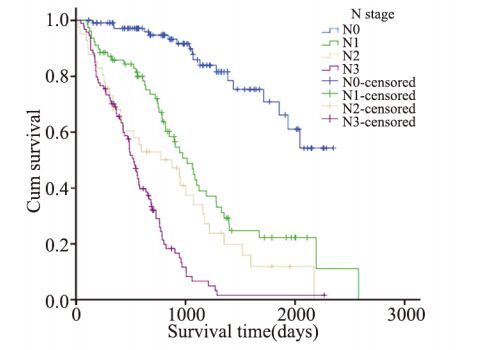 |
图4 女性非小细胞肺癌患者不同N分期生存率的比较(P<0.0001) Figure 4 Survival rates of female NSCLC patients with different N stages (P<0.0001) |
病例M分期无远处转移者100例,中位生存时 间1 385天;有远处转移者226例,中位生存时间 513天。M分期与预后的关系:无远处转移者预后 明显好于有远处转移者(P<0.0001),见图 5。
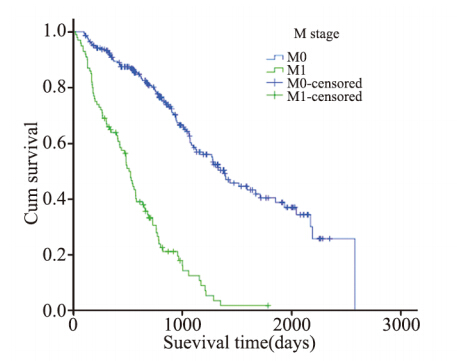 |
图5 女性非小细胞肺癌患者不同M分期生存率比较(P<0.0001) Figure 5 Survival rates of female NSCLC patients with different M stages (P<0.0001) |
根据肺癌TNM分期:Ⅰ期110例,无中位生存 时间;Ⅱ期51例,中位生存时间1 085天;Ⅲ期65 例,中位生存时间815天;Ⅳ期100例,中位生存时 间513天。分期与预后的关系:Ⅰ期>Ⅱ期>Ⅲ期> Ⅳ期,差异有统计学意义(P=0.002),见图 6。
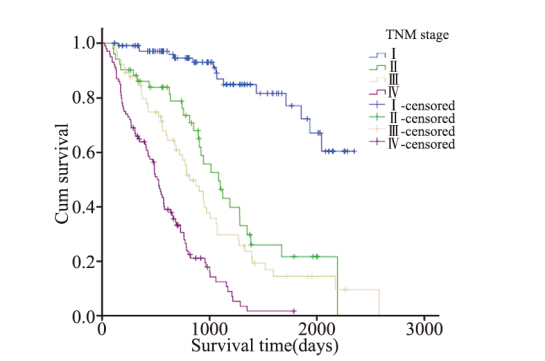 |
图6 女性非小细胞肺癌患者不同TNM分期生存率比较(P=0.002) Figure 6 Survival rates of female NSCLC patients with different TNM stages(P=0.002) |
肿瘤最大直径<3 cm的肺癌患者101例,中位 生存时间1 594天;3~7cm有185例,中位生存时间 958天;>7 cm有40例,中位生存时间573天。肿瘤 最大直径与预后的关系:3 cm以下>3~7cm>7 cm 上,差异有统计学意义(P<0.0001),见图 7。
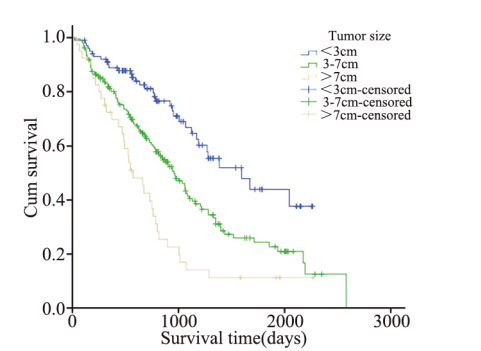 |
图7 女性非小细胞肺癌患者不同肿瘤大小生存率比较(P<0.0001) Figure 7 Survival rates of female NSCLC patients with different tumor sizes (P<0.0001) |
治疗前有胸腔积的病例120例,中位生存时间 652天;无胸腔积液的病例206例,中位生存时间1 277 天。治疗前胸腔积液与预后的关系:无胸腔积液者 预后明显好于有胸腔积液者,差异有统计学意义 (P<0.0001),见图 8。
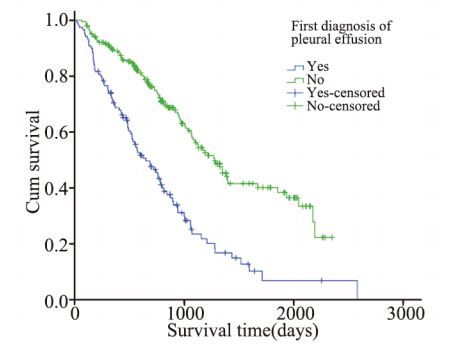 |
图8 女性非小细胞肺癌患者治疗前有无胸腔积液的生存率 比较(P<0.0001) Figure 8 Survival rates of female NSCLC patients without pleural effusion before treatment(P<0.0001) |
血清白蛋白≥35 g/L的病例253例,中位生存 时间1 171天;<35 g/L的病例73例,中位生存时间 635天。血清白蛋白正常组的预后情况明显好于偏 低组,差异有统计学意义(P<0.0001),见图 9。
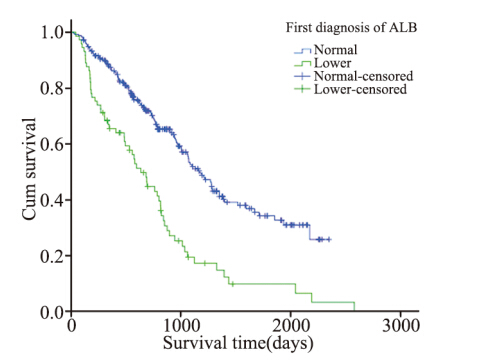 |
图9 女性非小细胞肺癌患者治疗前不同血清白蛋白水平生 存率比较(P<0.0001) Figure 9 Survival rates of female NSCLC patients with different serum albumin(ALB) levels(P<0.0001) |
患者首诊卡氏评分为50分的有17例,中位生 存时间347天;60分的有69例,中位生存时间652 天;70分的有76例,中位生存时间944天;80分的 有111例,中位生存时间1 280天;90分的有53例, 无中位生存时间。卡氏评分与预后的关系:90分 >80分>70分>60分>50分,差异有统计学意义 (P<0.0001),见图 10。
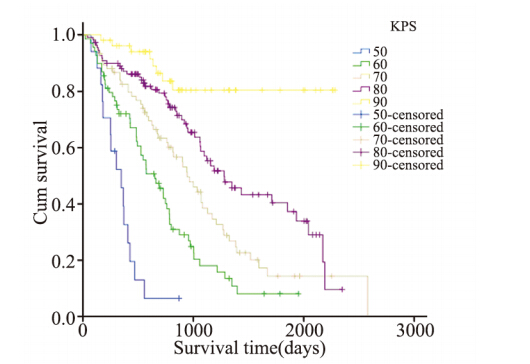 |
图10 女性非小细胞肺癌患者不同卡氏评分生存率比较(P <0.0001) Figure 10 Survival rates of female NSCLC patients with different Karnofsky scores(P<0.0001) |
采用Cox比例风险回归模型进行多因素分析, 病理TNM分期因为与T、N、M分期高度相关, 是由T、N、M分期综合得出的结果,故不纳入回归模型中。Cox回归分析结果显示病理类型、N分 期、治疗前胸腔积液是女性非小细胞肺癌的独立 预后因素,见表 2。
|
|
表 2 女性非小细胞肺癌多因素分析结果 Table 2 Multivariate analysis of female NSCLC patients |
近年研究报道美国、英国等发达国家的男性肺 癌死亡率逐渐下降,而女性死亡率却逐渐增加 [12,13]。Radzikowska等[14]研究发现女性非小细胞肺癌患者 的5年生存率为15.6%,Asamura等[15]学者对13 010 例肺癌患者的研究表明,男性和女性肺癌患者的 生存率分别为14.8%和20.3%。本研究结果显示女 性非小细胞肺癌患者的1、3、5年生存期分别为81.8%、44.6%和28.1%。
单因素生存分析显示病理类型、T、N、M、 肺癌分期、肿瘤大小、治疗前有无胸腔积液、治 疗前血清白蛋白数、卡氏评分与肺癌的预后有 关,鳞癌、T3~4期、N2~3期、Ⅳ期、肿瘤最大直 径>7 cm、治疗前胸腔积液、治疗前血清白蛋白 水平偏低和卡氏评分50~60分是女性肺癌预后的不 良因素。
Cox比例风险回归模型多因素分析结果显示病 理类型、N分期和治疗前胸腔积液是女性肺癌的独 立预后因素。
女性肺癌患者以腺癌为主,本研究腺癌患者 的5年生存率高于鳞癌(28.9%vs.19.3%),多因 素分析结果显示,大细胞癌与肺腺癌的预后上无 统计学差异。而肺鳞癌的死亡风险是肺腺癌患者 的2.039倍,差异有统计学意义(P<0.0001),这 与Peñalver等[16]学者的研究结果相似,腺癌可能比 鳞癌对化疗更敏感。但也有学者提出不同意见, Padilla [17]和Nosotti [18]等认为病理类型与肺癌预后 无明显相关。Kim等[19]研究发现鳞癌的预后好于 腺癌,差别有明显的统计学意义。肺癌分期N1、 N2、N3与N0间的预后差异皆有统计学意义(P <0.0001),N1期、N2期、N3期患者的死亡风险 分别是N0期的4.246倍、5.578倍、6.590倍。N分期 越晚,预后越差,这与之前的文献报道结果一致 [20,21]。
治疗前有无胸腔积液是既往研究中较少分析的影 响因素,本研究发现治疗前无胸腔积液者的5年生 存率为38.4%,明显好于治疗前有胸腔积液者的5 年生存率6.8%。多因素分析结果显示,治疗前无 胸腔积液者与治疗前合并胸腔积液者之间的预后 差异有统计学意义(P=0.008),治疗前合并胸腔 积液的患者的死亡风险是治疗前无胸腔积液患者 的5.230倍。
本研究重点探讨了临床因素和临床病理各种 影响因素对女性非小细胞肺癌预后的影响,分析 生存率差异的原因。但肺癌的预后和多种因素相 关,如患者个体相关因素、易感性和基因变化、 预后基因不同等。为提高治疗效果,改善患者的 生活质量和延长生存期,还需要增大样本,进行 更全面和深入的研究,为女性非小细胞肺癌的防 治和预后评价提供理论依据。
| [1] | Zhou QH, Liu LX, Che GW. A randomized clinical trial of preoperative neoadjuvant chemotherapy followed by surgery in the treatment of stage Ⅲ[J]. Zhongguo Fei Ai , 2001, 4(4): 251-6.[周清华, 刘伦旭, 车国卫, 等. 术前新辅助化疗加外科手术治疗Ⅲ期非小细胞肺癌的随机对照临床试验[J]. 中国肺癌, 2001, 4(4): 251-6.] |
| [2] | Radzikowska E, Glaz P, Roszkowski K. Lung cancer in women: age, smoking, histology, performance status, stage, initial treatment and survival. Population-based study of 20 561 cases[J]. Ann Oncol, 2002, 13(7) : 1087-93. |
| [3] | Hsu LH, Chu NM, Liu CC, et al. Sex-associated differences in non-small cell lung cancer in the new era: is gender an independent prognostic factor[J]. Lung Cancer, 2009, 66(2): 262-7. |
| [4] | Wu XY, Zhang CM, Ge XP, et al. Investigation and analysis on the survival duration and influencing factors of primary lung cancer in the urban area of Beijing[J]. Beijing Yi Xue, 2009, 31(1): 20-3. [吴新悦, 张城敏, 葛秀平, 等. 北京市1272例原发性肺癌生存时间及影响因素调查分析[J]. 北京医学,2009, 31(1): 20-3.] |
| [5] | O’Connell JP, Kris MG, Gralla RJ, et al. Frequency and prognostic importance of pretreatment clinical characteristics in patients with advanced non-small cell lung cancer treated with combination chemotherapy[J]. J Clin Oncol,1986,4(11):1604-14. |
| [6] | Wu MN, Wang YY, An PT,et al. Analysis of prognostic factors in 541 female patients with advanced non-small cell lung cancer[J]. Zhongguo Fei Ai Za Zhi, 2011, 14(3): 245-50. [吴梅娜, 王玉艳, 安彤同, 等. 541例女性晚期非小细胞肺癌患者的预后因素分析[J].中国肺癌杂志, 2011, 14(3): 245-50.] |
| [7] | Zhang CM, Zhu GD, Xiao YH, et al. Evaluation on quality of life in women lung cancer patients and analysis of affecting factor[J]. Lin Chuang Fei Ke Za Zhi, 2011, 16(1): 78-80. [张翠敏, 朱贵东, 肖永红. 女性肺癌患者生存质量评价及影响因素分析[J]. 临床肺科杂志, 2011, 16(1): 78-80.] |
| [8] | Wei W, Hua D. Prognostic factors in patients with non-small cell lung cancer[J]. Xian Dai Zhong Liu Yi Xue, 2008, 16(9): 1549-51.[魏巍, 华东. 非小细胞肺癌预后影响因素分析[J].现代肿瘤医学, 2008, 16(9): 1549-51.] |
| [9] | Shi MX, Xu GZ, Gao J, et al. Sex effect on prognosis after lung cancer operation[J]. Xian Dai Zhong Liu Yi Xue, 2004, 12(1): 36-7. [施民新, 许广照, 高俊, 等. 性别对肺癌术后预后的影响[J]. 现代肿瘤医学, 2004, 12(1): 36-7.] |
| [10] | Donington JS, Le QT, Wakelee HA. Lung cancer in women: exploring sex differences in susceptibility, biology, and therapeutic response[J]. Clin Lung Cancer, 2006, 8(1): 22-9. |
| [11] | Yang SL, Zhou XY, Pang J, et al. Gender-associated differences in clinical characteristics and prognosis of patients with primary lung cancer[J]. Sichuan Yi Xue, 2012, 33(7): 1304-6.[杨胜利, 周 雪宇, 庞洁, 等. 女性原发性肺癌临床和预后特征与男性差异的分析[J], 四川医学, 2012, 33(7): 1304-6.] |
| [12] | Jemal A, Siegel R, Ward E, et al. Cancer statistics, 2009[J]. CA Cancer J Clin, 2009, 59(4): 225-49. |
| [13] | Kiyohara C, Ohno Y. Sex differences in lung cancer susceptibility: a review[J]. Gend Med, 2010, 7(5): 381-401. |
| [14] | Radzikowska E, Glaz P, Roszkowski K. Lung cancer in women: age, smoking, histology, performance status, stage, initial treatment and survival. Population-based study of 20 561 cases[J]. Ann Oncol, 2002, 13(7): 1087-93. |
| [15] | Asamura H, Goya T, Koshiishi Y, et al. A Japanese Lung Cancer Registry study: prognosis of 13 010 resected lung cancers[J]. J Thorac Oncol, 2008, 3(1): 46-52. |
| [16] | Peñalver JC, Padilla J, Jordá C, et al. Use of blood products in patients treated surgically for stage I non-small cell lung cancer[J]. Arch Bronconeumol, 2005, 41(9): 484-8. |
| [17] | Padilla J, Calvo V, Pe?alver JC, et al. Stage Ⅰ non-small cell lung cancer up to 3cm in diameter. Prognostic factors[J]. Arch Bronconeumol, 2004, 40(3): 110-3. |
| [18] | Nosotti M, Rebulla P, Riccardi D, et al. Correlation between perioperative blood transfusion and prognosis of patients subjected to surgery for stage Ⅰ lung cancer[J]. Chest, 2003, 124(1): 102-7. |
| [19] | Kim JS, Kim JW, Han J, et al. Cohypermethylation of p16 and FHIT promoters as a prognostic factor of recurrence in surgically resected stage I non-small cell lung cancer[J]. Cancer Res, 2006, 66(8): 4049-54. |
| [20] | Chen QK, Ding JA, Gao W. Skip metastasis to mediastinal lymph nodes: clinical significance and prognosis in stage Ⅲ non-small cell lung cancer[J]. Zhonghua Jie He He Hu Xi Za Zhi, 2005, 28(7): 472-4.[陈乾坤, 丁嘉安, 高文. Ⅲ期非小细胞肺癌纵隔淋巴结跳跃式转移的临床意义[J]. 中华结核和呼吸杂志, 2005, 28(7): 472-4.] |
| [21] | Liu SJ, Long HC, Que QW. Relationship between mediastinal lymph node metastasis and prognosis of lung cancer[J]. Hainan Yi Xue Yuan Xue Bao, 2010, 16(7): 884-6, 894.[刘泗军, 龙鸿川, 阙奇伟. 肺癌纵隔淋巴结转移与预后的关系分析[J]. 海南医学院学报, 2010, 16(7): 884-6, 894.] |
 2014, Vol.41
2014, Vol.41