胃癌是常见的消化道恶性肿瘤,手术切除是 治疗胃癌的主要手段。根治性切除+D2淋巴结清扫 作为进展期胃癌的标准术式已经为东西方外科医 生所接受[1],但如何快速安全地对第2站淋巴结进 行清扫鲜有报道。
近年来我们采用了将胃断端上提左手控制行 胃癌根治术,使胃癌根治术的手术时间缩短到1 h 左右[2],本文着重探讨运用胃断端上提清扫第2站 淋巴结的应用体会。 1 资料与方法 1.1 一般资料
收集2007年12月—2011年6月河南省肿瘤医 院普外科治疗的126例符合全胃切除+D2淋巴结 清扫指征[3]患者的临床资料:男性65例,女性61 例;年龄30~76岁,中位年龄62.3岁;TNM分期Ⅰ 期6例、Ⅱ期47例,Ⅲ期73例 。利用统计分析软 件SPSS11.0自动产生的随机数字将126例患者分为 胃断端上提左手控制组(观察组)和常规手术组 (对照组)。其中观察组63例,男性32例、女性 31例,TNM分期Ⅰ期4例、Ⅱ期22例、Ⅲ期37例; 对照组63例,男性33例、女性30例,TNM分期Ⅰ 期2例、Ⅱ期25例、Ⅲ期36例。 1.2 手术方法
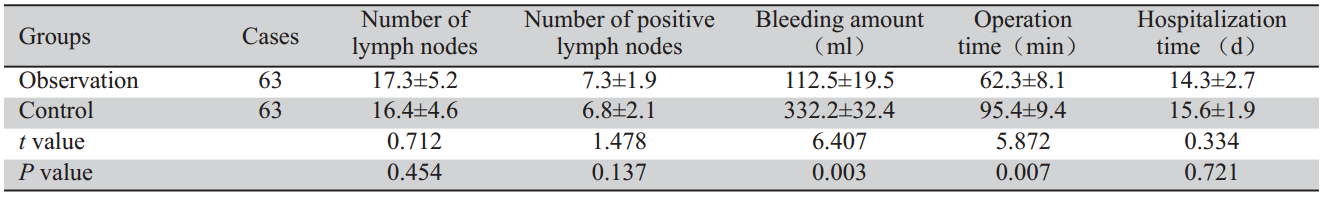
观察组全胃切除术:采用正中切口进腹,探 查腹盆腔,明确无远处转移,肿瘤未累及周围组 织器官后方可行根治性切除。具体手术方法为: (1)遵循囊外切除原则,完整切除大网膜和横结肠 系膜前叶,解剖至幽门下方自根部切断结扎胃网 膜右动静脉和幽门下血管,将第6组及第14组淋 巴结保留于标本侧;(2)行Kocher切口,术者左手 自Kocher切口以食指和拇指完全控制肝门,锐性 解剖并自根部切断、结扎胃右动静脉和幽门上血 管,将第5组淋巴结保留于标本侧;(3)直线切割吻 合器在距离肿瘤远端2~6 cm处切断十二指肠[2],见 图 1,将十二指肠残端和胃断端碘伏纱布消毒,无 菌沙垫包裹胃断端;(4)自肝脏侧切开肝胃韧带至 腹段食管右侧,见图 2,将第3、第1组淋巴结保留 于标本侧;(5)向左上腹翻转并上提胃体,并用大 S和小S分别拉住肝脏和胃,左手再次进入Kocher 切口同法控制肝固有动脉、肝总动脉及腹腔动脉 干、胃左动静脉、脾动脉干、胃后等血管。自肝 门向脾门方向整块切除第12a、第8a、第9、第7、 第11p、第11d组淋巴结及周围脂肪组织,一并切 断胃后血管,见图 3;(6)术者左手轻轻托起脾脏, 其外侧填上大块纱布垫,防止术中撕裂脾脏;(7) 自脾脏下极切断胃网膜左血管,切断脾胃韧带, 结扎胃短血管,清除第2ɺ第4及第10组淋巴结, 必要时游离脾脏;(8)切断迷走神经,在肿瘤上缘 2 cm放置直角钳,距直角钳2 cm放置荷包钳,在 其之间切断食管。
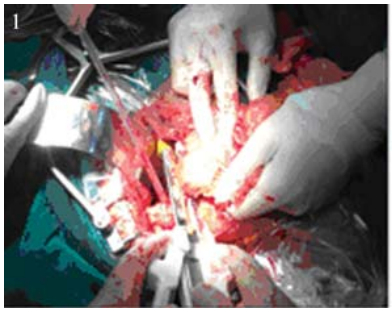 |
图 1 闭合十二指肠 Figure 1 Closing the duodenum |
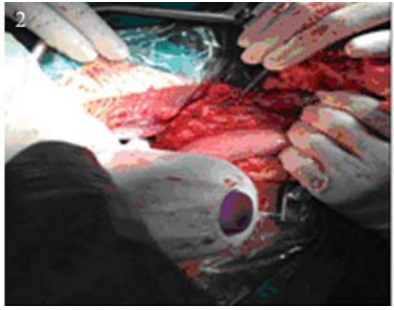 |
图 2 打开肝胃韧带 Figure 2 Opening the hepatogastric ligament |
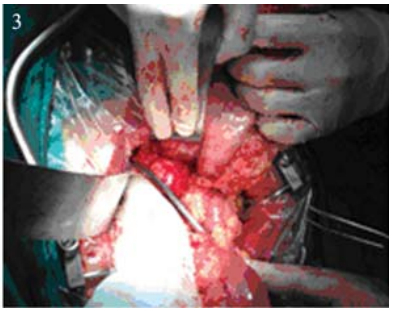 |
图 3 胃断端上提行D2站淋巴结清扫 Figure 3 Putting the gastric stump up to dissect the block D2 lymph node |
消化道重建采用Roux-Y吻合。吻合结束后关 闭系膜裂孔,放置引流管,清点器械敷料,关腹。
对照组:切口及探查同观察组,采用常规方 法清扫淋巴结并切除标本[3],消化道重建及关腹同 观察组。 1.3 统计学方法
统计两组手术时间,总淋巴结清扫个数,阳 性淋巴结清扫个数,手术出血量,手术时间,住 院时间,术后并发症。采用SPSS13. 0统计软件进 行数据处理,各观察指标均数的比较采用 t检验, 计数资料比较采用χ2检验,P<0.05认为两者差异有 统计学意义。计量资料采用均数±标准差表示。 2 结果 2.1 手术情况比较
两组淋巴结清扫个数、阳性淋巴结数、手术 出血量、手术时间和住院时间等指标,见表 1。其 中两组淋巴结清扫个数、阳性淋巴结数和住院时 间两组数据间差异无统计学意义(P>0.05),手术 出血量及手术时间均少于对照组,差异有统计学 意义(P<0.01)。
|
|
表 1 两组患者淋巴结清扫数、阳性淋巴结数、术中出血量、手术时间、平均住院时间比较 Table 1 The number of of resected lymph nodes and positive lymph nodes,intraoperative bleeding volume,operation time, hospitalization time of two groups |
观察组术后并发症发生4例(6.3%),吻合口瘘1 例、切口感染2例、腹腔积液1例;对照组发生术后 并发症5例(7.9%),吻合口瘘1例、胰瘘1例、切口感 染2例、腹腔积液1例。两组术后并发症差异无统计 学意义,所有并发症均经保守治疗后痊愈。 3 讨论
目前早期和局部进展期胃癌的治疗原则仍是 以手术为主的综合治疗[3],随着近年来外科操作水 平的不断提高,日本报道单纯外科手术可使胃癌 术后5年生存率达到60%以上,联合辅助化疗甚至 可达70%以上[4, 5]。如何提高胃癌患者术后生存率 一直是外科医生关注的重要问题,确保安全、有 效、快速的淋巴结清扫是提高手术疗效的关键所 在[6, 7]。
在第2站淋巴结清扫之前我们已经完成了 Kocher切口、十二指肠离断、肝胃韧带完全切开 等三步重要操作,使淋巴结的清扫在直视下操 作。胃上提后使胃左动脉走形由平铺变成直立, 胃后血管的走形也清晰可见。
在第2站淋巴结清扫时助手将胃体向左侧上提 并结合大S拉钩。术者可利用左手经kocher切口自 肝十二指肠韧带后方进入小网膜囊,通过食指和 拇指的触觉结合直视下操作可准确辨别出肝固有 动脉、门静脉、肝总动脉、胃右动脉和胆总管。 在离断十二指肠前,将胃右血管离断结扎,为第 12a组淋巴结的清扫打开了门户,利用左手控制避 免了在第12a淋巴结清扫过程中损伤门静脉、肝固 有动脉和胆总管。右手使用剪刀可在胰腺上缘进 行连续解剖清扫第8a、7、9和11组淋巴结。脾脏 位置较深对10组淋巴结清扫困难时,可在脾脏后 方放入垫子将脾脏垫高,以防止撕裂脾脏造成出 血。第12a、8a、9、7、11和10组淋巴结的清扫可 在数分钟内完成。右手使用剪刀在胰腺上缘进行 连续解剖,该操作与日本高桥孝倡导利用剪刀解 剖的“一手动”[8]方法有相似之处。在进行淋巴结 清扫的过程中,一助要仔细辨别组织间隙,为主 刀的清扫提供有效的张力。传统的手术将第12a组 淋巴结的清扫和第8a、9、7、11组淋巴结的清扫 分开,将十二指肠的离断放在两者之间,影响了 主刀的操作空间。将本可很连续的操作分开,延 长了手术时间。在本研究中第2站淋巴结的清扫操 作由于采用锐性解剖方法,提供了有效的操作空 间,显著缩短了手术时间,出血量明显低于对照 组。患者5年生存率的随访有待于进一步完成。
对D2组淋巴结的清扫需注意:在进行12a淋 巴结清扫时可遇到一些无名血管的出血,多为渗 血,此时压迫止血即可取得效果。在胰腺上缘利 用剪刀解剖的清扫过程中可能会引起胰腺上缘的 弥漫性渗血,但多数渗血可经短暂压迫或将胃左 动脉结扎离断后可完全停止,而不必一一止血。 总体而言,本组患者手术时间,术中出血量及平 均住院时间较对照组得到了较好的控制,差异有 统计学意义。
本研究显示在完成Kocher切口,打开肝胃韧 带后将胃断端上提为第2站淋巴结的清扫提供了有 效的操作空间和操作视野,结合左手控制技术可 使第2站淋巴结的清扫更安全并且更快捷,具有较 好的推广价值。
| [1] | Hu X.The guidelines of the Japanese gastric cancer treatment(third edition) unscramble[J]. Zhongguo Shi Yong Wai Ke Za Zhi, 2010, 30(1):25-30 [胡祥. 日本 《胃癌治疗指南》(第3版)解读[J]. 中国实用外科杂志, 2010, 30(1): 25-30] |
| [2] | Wang JP, Zhan WH. Gastrointestinal surgical operation[M]. Beijing: People’s Medical Publishing House, 2005: 444-6.[汪 建平,詹文华.胃肠外科手术学[M].北京:人民卫生出版 社,2005:444-6.] |
| [3] | Hu X. The important changes of the Japanese gastric cancer treatment protocols in the fourteenth version[J]. Zhongguo Shi Yong Wai Ke Za Zhi,2010,30(4):241-6. [胡祥. 第14版日 本《胃癌处理规约》的重要变更[J].中国实用外科杂志, 2010,30(4):241-6.]. |
| [4] | Hu X. Discussion of the standardized treatment path for gastric cancer[J]. Zhongguo Shi Yong Wai Ke Za Zhi,2011,31(1): 18-21[胡祥. 胃癌规范化治疗路径探讨[J]. 中国实用外科杂志, 2011,31(1):18-21.] |
| [5] | Lin F, Wu WL. Surgical treatment for advanced gastric cancer[J]. Zhonghua Wei Chang Wai Ke Za Zhi, 2011,14(2): 81-3.[林锋, 吴伍林. 进展期胃癌的外科治疗[J]. 中华胃肠外科杂志, 2011, 14(2): 81-3.] |
| [6] | BiffiR, Botteri E, Cenciarelli S, et al. Impact on survival of the number of lymph nodes removed in patients with node-negative gastric cancer submitted to extended lymph node dissection[J]. Eur J Surg Oncol,2011, 37(4):305-11. |
| [7] | Nzengue JC, Zhan WH, Wang JP, et al. Metastasis rates of lymph nodes and distribution in advanced gastric cancer and its clinical significance[J]. Zhonghua Wei Chang Wai Ke Za Zhi, 2006,9(6):506-9. [恩藏戈·杰西,詹文华,汪建平.进展期胃 癌的淋巴结转移特点及其临床意义[J]. 中华胃肠外科杂志, 2006,9(6):506-9.] |
| [8] | Takahashi X. The curative resection of colorectal cancer[M]. Beijing: People’s Medical Publishing House,2003:156-7[高桥孝. 大肠癌根治术[M]. 北京: 人民卫生出版社, 2003:156-7.] |
 2014, Vol.41
2014, Vol.41